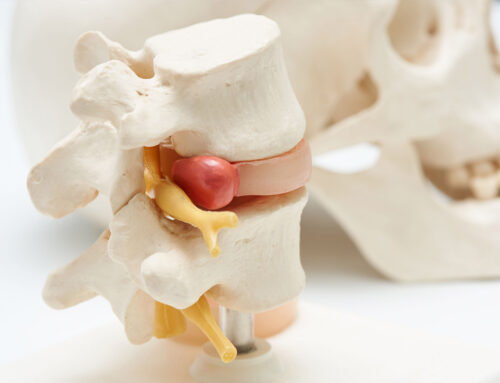
L’ernia del disco è una delle malattie più diffuse al mondo, colpisce prevalentemente giovani e adulti, creando enormi costi sociosanitari in tutti i paesi del mondo. E gli sportivi non ne sono esclusi.
È una malattia molto dolorosa e invalidante, che tende a cronicizzarsi piuttosto che evolvere verso la guarigione. Il termine ernia del disco indica la fuoriuscita del nucleo polposo, la parte centrale del disco intervertebrale, causata dalla rottura delle fibre dell’anello fibroso che circondano la periferia del disco.
In relazione quindi alla gravità della lesione discale si parla di:
- Bulging: lieve deformazione del disco, senza rotture.
- Protrusione discale: quando il rigonfiamento è provocato solamente dalla deformazione dello strato più esterno del disco, lo strato fibroso
- Ernia discale: quando il nucleo polposo, di consistenza gelatinosa, fuoriesce dalla sede naturale
I termini vengono fra loro spesso confusi o usati in modo improprio, anche nelle refertazioni radiologiche.
 Protrusione discale ed evoluzione della malattia in ernia del disco
Protrusione discale ed evoluzione della malattia in ernia del disco
La deformazione della periferia, denominata protrusione discale, può rappresentare un momento iniziale della malattia/degenerazione del disco. Questa condizione può evolvere in ernia discale o invece rimanere stabile nel tempo e progredire negli anni in una naturale disidratazione interna del nucleo gelatinoso.
Nessuno può prevederne l’evoluzione, si deve però raccogliere il segnale d’allarme rappresentato dal dolore.
Se non si modificano alcune abitudini di vita che comportano un sovraccarico dei dischi, è molto facile che la protrusione discale diventi un’ernia discale, cioè che il disco si rompa per far fuoriuscire il materiale gelatinoso interno.
Le ernie più frequenti sono quelle lombari, seguite da quelle cervicali e da quelle dorsali. Le lacerazioni del disco determinano il rilascio di mediatori chimici dell’infiammazione, che possono causare un dolore severo anche in assenza di una compressione diretta delle radici nervose.
Il processo infiammatorio coinvolge le radici nervose dei nervi nel punto in cui questi fuoriescono dalla colonna vertebrale. Il nervo è infiammato alla sua origine, ma il dolore si può sentire in ogni punto in cui il nervo arriva.
L’infiammazione è la causa del dolore da ernia discale.
Certo, un nervo può essere sia infiammato che compresso e in questo caso il dolore è ancora più intenso.
Sintomi dell’ernia del disco
I pazienti possono lamentare un dolore di diversa intensità, formicolio o una sensazione di bruciore. La sensibilità tattile o dolorifica può essere ridotta o assente e alcune volte può presentarsi un deficit di forza. La sede dei sintomi è legata alla sede del disco malato.
Ernia discale lombare
La sintomatologia dell’ernia del disco lombare (che è la più frequente) inizia in genere con il cosiddetto “colpo della strega”. I sintomi si manifestano alla schiena in sede lombare, ai glutei, alle cosce, possono irradiarsi al piede sino alle dita.
- Il nervo sciatico è il nervo più colpito con dolore alla gamba, posteriore, fino alla caviglia o alle dita del piede.
- Più raramente il nervo femorale con dolore alla coscia, anteriore, esteso fino al ginocchio.
Ernia discale cervicale
I sintomi possono colpire la nuca, il collo, la scapola, la spalla, il braccio e la mano.
Fattori di rischio dell’ernia del disco
La maggior parte delle ernie del disco si verifica tra i trenta e i quarant’anni, cioè quando il nucleo polposo è ancora molto ricco di acqua ed è sottoposto ad elevate pressioni. Con l’età il nucleo polposo tende ad “asciugarsi” e quindi il rischio di ernia si riduce. Dopo i 50 o 60 anni, l’artrosi della colonna vertebrale e la stenosi spinale sono le cause più frequenti di mal di schiena o dolore alle gambe.
Sono considerati fattori di rischio:
- le occupazioni sedentarie e l’inattività fisica,
- il sovrappeso,
- la guida di veicoli a motore prolungata e costante,
- l’alta statura,
- le vibrazioni,
- i lavori a elevato impegno fisico, soprattutto se comportano abitualmente il sollevamento manuale di carichi e
- le gravidanze.
Curare l’ernia con l’ozonoterapia
L’ozonoterapia si è dimostrata la cura più valida di questa patologia, in quanto, alla potente azione antiinfiammatoria e antidolorifica, associa l’effetto disidratante sull’ernia discale con conseguente riduzione della compressione sul nervo.
L’azione antinfiammatoria è dovuta al fatto che l’ossigeno-ozono, favorisce l’eliminazione delle sostanze mediatrici del dolore e dell’infiammazione, come l’istamina, la serotonina, le prostaglandine. L’azione disidratante si ottiene grazie all’altissimo potere ossidante dell’ozono
Le tecniche utilizzate per il trattamento dell’ernia discale sonprincipalmente due:
- Paravertebrale
- Intraforaminale con guida radiologica
La più efficace e rapida per il trattamento dell’ernia discale è la tecnica intraforaminale mirata perché con quattro infiltrazioni eseguite con estrema precisione grazie alla guida radiologica si ottiene la risoluzione dei sintomi nell’ 85-90% dei casi, rimanendo all’esterno del disco.
La tecnica paravertebrale, poiché prevede l’iniezione della miscela di ossigeno e ozono a una distanza maggiore dall’ernia o dalla protrusione, necessita di 10 – 12 sedute per la risoluzione del quadro clinico.